بیماری های ستون فقرات تنوع بالایی دارند
ستون فقرات یا ستون مهرهها محور مرکزی بدن انسان است و علاوهبر امکان تحرک در ناحیه گردن و کمر و ثبات نیمه بالایی بدن از نخاع محافظت میکند. بنابراین هرگونه صدمه، تغییر شکل یا بروز مشکل برای مهرهها و دیسکها را میتوان در گروه بیماری های ستون فقرات دستهبندی کرد. این بیماریها تنوع بسیاری دارند که از رایجترین آنها میتوان از دیسک کمر و گردن، تنگی کانال نخاعی، تومورهای نخاعی، التهاب و انحراف ستون فقرات و … نام برد. دکتر محسن القاسی متخصص برتر جراحی مغز و اعصاب، دیسک و ستون فقرات، خدمات تشخیص و راهکارهای درمانی این بیماریها را به شما ارائه میدهد. برای آشنایی با انواع این بیماریها با ما در این مطلب از سایت دکتر القاسی همراه باشید.
ستون فقرات تنها یک ساختار استخوانی نیست؛ بلکه محور اصلی حرکت، پایداری و مرکز سیستم عصبی بدن انسان بهشمار میآید. هرگونه اختلال در عملکرد آن میتواند کیفیت زندگی را به شدت تحت تاثیر قرار دهد. درک عمیق مشکلات مربوط به این عضو حیاتی، اولین قدم برای یافتن بهترین مسیر درمانی است. در این مسیر، انتخاب یک جراح باتجربه و متعهد، نقشی کلیدی در بازیابی سلامتی و بازگشت به یک زندگی فعال و بدون درد دارد. شما در این صفحه میتوانید برای دریافت نوبت یا ویزیت آنلاین ستون فقرات توسط دکتر محسن القاسی اقدام کنید.
آناتومی ستون فقرات انسان
برای درک بهتر بیماریها و روشهای درمانی، ابتدا باید با ساختار شگفتانگیز ستون فقرات آشنا شویم. این ساختار مهندسیشده نهتنها وزن بالاتنه را تحمل میکند، بلکه انعطافپذیری لازم برای حرکات پیچیده را فراهم میسازد و از حیاتیترین بخش سیستم عصبی، یعنی نخاع، محافظت میکند. هر جزء از این سیستم پیچیده، وظیفه مشخصی دارد و هماهنگی میان آنها برای حفظ سلامت کلی بدن ضروری است. شناخت این اجزا به ما کمک میکند تا اهمیت مراقبت از سلامت ستون فقرات را بهتر درک کنیم و از آسیبهای احتمالی جلوگیری نماییم.
ساختار اصلی ستون فقرات و عملکرد آن
ستون فقرات از ۳۳ مهره تشکیل شده است که در پنج ناحیه اصلی تقسیمبندی میشوند: گردنی، سینهای، کمری، خاجی و دنبالچه. این مهرهها مانند بلوکهایی روی هم قرار گرفتهاند و توسط دیسکهای بین مهرهای از هم جدا میشوند. این ساختار یکپارچه دو وظیفه اصلی را بر عهده دارد: ایجاد ثبات برای کل بدن و فراهم کردن دامنه حرکتی گسترده. قوسهای طبیعی در این بخش (لوردوز و کیفوز) به توزیع یکنواخت فشار و جذب ضربات کمک میکنند. سلامت این ساختار مستقیما بر توانایی ما برای ایستادن، راه رفتن و انجام فعالیتهای روزانه تاثیرگذار است.
دیسک کمر چیست و چه انواعی دارد؟
غیر از دو مهره بالایی گردن یعنی مهرههای اطلس و آسه، بین تمامی مهرهها در ستون مهرهها یک لایه ارتجاعی به نام دیسک وجود دارد. این لایههای ارتجاعی باعث انعطافپذیری ستون فقرات میشوند. اما گاهی اوقات بهدلایل مختلفی آنها در ناحیه کمر آسیب میبینند. بر اساس نوع آسیب میتوان بیماری دیسک کمر را به انواع مختلفی تقسیم کرد که عبارتند از: انواع فتق، بیرونزدگی یا پارگی دیسک کمر.
حتما جهت مشاوره تخصصی دکتر محسن القاسی جراح مغز، اعصاب و ستون فقرات مراجعه کنید.
نقش دیسکهای بین مهرهای در سلامت ستون فقرات
دیسکهای بین مهرهای بالشتکهای انعطافپذیری هستند که بین مهرهها قرار دارند. هر دیسک از یک هسته ژلاتینی نرم (نوکلئوس پولپوزوس) و یک حلقه بیرونی محکم (آنولوس فیبروزوس) تشکیل شده است. این ساختار به دیسکها اجازه میدهد تا مانند کمکفنر عمل کرده و ضربات ناشی از راه رفتن، دویدن و پریدن را جذب کنند. علاوه بر این، دیسکها به ستون فقرات اجازه خم شدن و چرخش میدهند. با افزایش سن یا به دلیل آسیب، این دیسکها ممکن است تحلیل رفته یا دچار فتق شوند که این امر منجر به درد و مشکلات عصبی جدی در ستون فقرات میشود.
اهمیت نخاع و اعصاب مرتبط با ستون فقرات
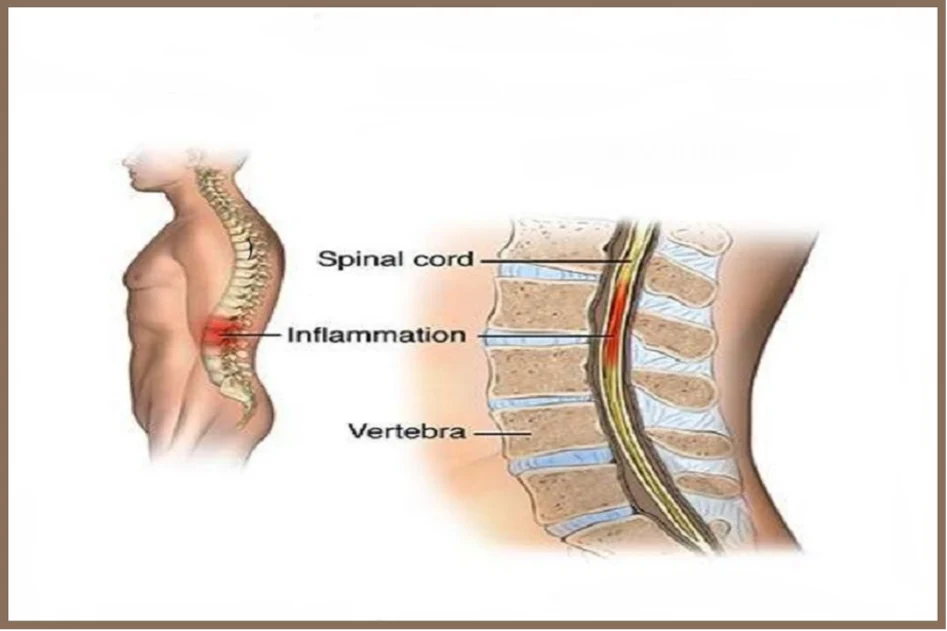
کانال نخاعی که در مرکز ستون فقرات قرار دارد، محل عبور نخاع است. نخاع دستهای از رشتههای عصبی است که مغز را به سایر نقاط بدن متصل میکند و مسئول انتقال پیامهای حسی و حرکتی است. از میان مهرهها، ریشههای عصبی خارج میشوند و به اندامها، عضلات و ارگانهای مختلف میروند. هرگونه فشار بر روی نخاع یا این ریشههای عصبی، چه به دلیل فتق دیسک، تنگی کانال یا تومور، میتواند منجر به علائمی مانند درد، بیحسی، ضعف عضلانی و حتی از دست دادن کنترل عملکرد مثانه و روده شود. حفاظت از این ساختار عصبی، اولویت اصلی در درمان بیماریهای این عضو بدن است.
شایعترین بیماریهایی که سلامت ستون فقرات را تهدید میکنند
بیماریهای متعددی میتوانند عملکرد طبیعی ستون فقرات را مختل کرده و باعث درد و ناتوانی شوند. این بیماریها ممکن است به دلایل مختلفی از جمله افزایش سن، آسیبهای فیزیکی، عوامل ژنتیکی یا سبک زندگی نادرست ایجاد شوند. شناخت این بیماریها و علائم آنها به تشخیص زودهنگام و انتخاب روش درمانی مناسب کمک شایانی میکند. هر یک از این شرایط، نیازمند رویکرد درمانی خاصی است که توسط متخصص و جراح ستون فقرات تعیین میشود. در ادامه، به بررسی برخی از شایعترین این بیماریها میپردازیم.
فتق دیسک در ستون فقرات کمری و گردنی
فتق دیسک زمانی رخ میدهد که هسته نرم داخلی دیسک از طریق یک پارگی در لایه خارجی آن به بیرون نشت کند. این ماده بیرونزده میتواند به ریشههای عصبی مجاور یا نخاع فشار وارد کرده و باعث درد شدید، بیحسی یا ضعف در بازوها (در فتق دیسک گردن) یا پاها (در فتق دیسک کمر) شود. این عارضه یکی از شایعترین دلایل درد سیاتیک است. اگرچه بسیاری از موارد فتق دیسک با درمانهای غیرجراحی بهبود مییابند، اما در موارد شدید که علائم عصبی پیشرونده وجود دارد، ممکن است جراحی برای برداشتن فشار از روی عصب در ستون فقرات ضروری باشد.
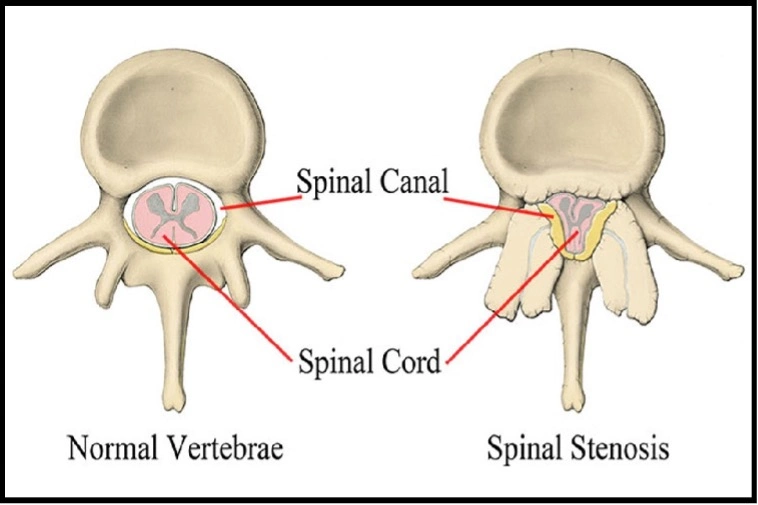
تنگی کانال نخاعی؛ چالشی جدی برای ستون فقرات
تنگی کانال نخاعی به باریک شدن فضای داخلی ستون فقرات گفته میشود که محل عبور نخاع و ریشههای عصبی است. این وضعیت معمولا به دلیل تغییرات دژنراتیو ناشی از آرتروز، مانند رشد خارهای استخوانی (استئوفیتها) یا ضخیم شدن رباطها، رخ میدهد. با تنگ شدن کانال، فشار روی ساختارهای عصبی افزایش مییابد و علائمی مانند درد، گرفتگی و ضعف در پاها هنگام راه رفتن ایجاد میشود که معمولا با نشستن یا خم شدن به جلو بهبود مییابد. این بیماری پیشرونده است و میتواند به طور قابل توجهی تحرک فرد را محدود کند و بر کیفیت زندگی تاثیر منفی بگذارد.
مراحل پیشروی بیماری دیسک کمر در ستون فقرات
موارد ابتلا به دیسک کمر بسیار بیشتر از دیسک گردن است زیرا مهرههای ناحیه کمر بیشترین میزان وزن بدن را در بین مهرهها تحمل میکنند. همچنین عادتهای حرکتی تاثیر بالایی بر این مهرهها دارند. درهرصورت نوع بیماری دیسک، عوارض و راهکارهای درمانی آن ارتباط مستقیمی با میزان و مرحله تخریب دیسک دارد.
مراحل تخریب دیسک عبارتند از:
- تخریب اولیه: در این مرحله هنوز دیواره دیسک ترک نخورده است اما مایع آن کاهش یافته و فعل و انفعالات شیمیایی باعث تضعیف مواد آن و خاصیت ارتجاعی دیسک شده است
- بیرونزدگی دیسک: در این مرحله دیواره دیسک به سمت بیرون یا داخل کانال نخاعی دچار برآمدگی میشود و اعصاب این ناحیه فشار میآورد
- پارگی دیسک: دیواره دیسک ترک خورده ولی هسته کاملا از آن خارج نشده است
- جدا شدن دیسک: دیسک از دیواره خارج شده و وارد کانال نخاعی میشود
علل بروز دیسک کمر
فشار یکباره یا طولانیمدت، ضربه شدید و افزایش سن از علل اصلی بروز دیسک کمر هستند. دیسک کمر از بیماری های رایج ستون فقرات در سالمندان است. زیرا افزایش سن میتواند باعث تغییرات شیمیایی در مواد داخل دیسک و تضعیف رباطهایی شود که دیسک را در جای خود نگه میدارند.
روشهای تشخیص دیسک کمر
بهترین راه تشخیص دیسک کمر، روش MRI است. همچنین برای بررسی وضعیت مهرهها از اشعه ایکس نیز استفاده میشود. با این حال باید بدانید که اشعه ایکس بهتنهایی یک راهکار تشخیص دیسک کمر و گردن نیست. از دیگر روشهای تشخیص دیسک کمر میتوان به این موارد اشاره کرد:
- اسکن توموگرافی کامپیوتری (CT یا CAT scan)
- الکترومیوگرام و مطالعات هدایت عصبی (EMG/NCS)
- میلوگرام
اسکولیوز یا انحراف جانبی ستون فقرات
اسکولیوز به انحراف جانبی غیرطبیعی ستون فقرات گفته میشود که معمولا به شکل حرف “S” یا “C” ظاهر میشود. این بیماری اغلب در دوران نوجوانی و همزمان با جهش رشد تشخیص داده میشود، اما میتواند در بزرگسالان نیز به دلیل تغییرات دژنراتیو رخ دهد. اسکولیوز خفیف ممکن است علائمی نداشته باشد، اما انحرافهای شدیدتر میتوانند باعث درد، عدم تقارن در شانهها و لگن و در موارد بسیار حاد، مشکلات تنفسی شوند. رویکرد درمانی به شدت انحنا و سن بیمار بستگی دارد و از نظارت دقیق تا استفاده از بریس و در نهایت جراحی برای اصلاح انحراف این عضو متغیر است.
آرتروز ستون فقرات یا اسپوندیلوز
اسپوندیلوز اصطلاح کلی برای توصیف فرسایش و تحلیل مفاصل و دیسکهای ستون فقرات است که با افزایش سن رخ میدهد. این فرآیند دژنراتیو میتواند منجر به نازک شدن دیسکها، ایجاد خارهای استخوانی و سفتی مفاصل فاست شود. علائم آرتروز ستون فقرات شامل درد مزمن و سفتی، به ویژه در صبح یا پس از دورههای بیحرکتی است. این تغییرات میتوانند زمینهساز مشکلات دیگری مانند تنگی کانال نخاعی یا فتق دیسک شوند. مدیریت این بیماری معمولا بر کنترل درد، بهبود عملکرد و کند کردن روند پیشرفت بیماری از طریق فیزیوتراپی و تغییر سبک زندگی متمرکز است.
لغزندگی مهرهها یا اسپوندیلولیستزیس
اسپوندیلولیستزیس وضعیتی است که در آن یک مهره بر روی مهره پایینی خود به سمت جلو میلغزد. این لغزش میتواند به دلیل نقص مادرزادی در استخوان، شکستگی ناشی از فشار مکرر (معمول در ورزشکاران)، یا تغییرات دژنراتیو در مفاصل ستون فقرات رخ دهد. لغزش مهره میتواند باعث باریک شدن کانال نخاعی و فشار بر ریشههای عصبی شود که نتیجه آن درد کمر، درد تیرکشنده در پاها و بیحسی است. درمان بسته به شدت لغزش و علائم بیمار متفاوت است و میتواند شامل استراحت، فیزیوتراپی یا جراحی برای تثبیت مهرههای ناپایدار باشد.
پوکی استخوان و شکستگیهای فشاری ستون فقرات
پوکی استخوان بیماری است که باعث ضعیف و شکننده شدن استخوانها میشود و ستون فقرات را به شدت در معرض خطر شکستگی قرار میدهد. شکستگیهای فشاری مهرهها اغلب به دنبال یک فشار جزئی مانند خم شدن، سرفه کردن یا بلند کردن یک جسم سبک رخ میدهند و میتوانند باعث درد ناگهانی و شدید در پشت، کاهش قد و ایجاد قوز (کیفوز) شوند. این نوع شکستگیها کیفیت زندگی را به شدت کاهش میدهند. درمان بر مدیریت درد، پیشگیری از شکستگیهای بیشتر با داروهای تقویتکننده استخوان و در برخی موارد، جراحیهایی مانند کیفوپلاستی یا ورتبروپلاستی برای تثبیت مهره شکسته ستون فقرات متمرکز است.
تومورهای خوشخیم و بدخیم ستون فقرات
تومورهای ستون فقرات تودههای غیرطبیعی هستند که میتوانند در داخل نخاع، غشای اطراف آن یا در استخوانهای مهره ایجاد شوند. این تومورها میتوانند اولیه (منشا گرفته از خود ستون فقرات) یا متاستاتیک (سرایت کرده از سرطان در سایر نقاط بدن) باشند. علائم تومورها به محل و نوع آنها بستگی دارد اما معمولا شامل درد پشتی است که در شب بدتر میشود و با استراحت بهبود نمییابد، ضعف عضلانی و مشکلات حسی. تشخیص و درمان سریع این تومورها برای جلوگیری از آسیب دائمی به ساختار حیاتی ستون فقرات و نخاع بسیار مهم است.
ریشهیابی دلایل اصلی بروز بیماری در ستون فقرات
درک علل زمینهای مشکلات ستون فقرات برای انتخاب بهترین روش درمانی و همچنین پیشگیری از بروز مجدد آنها ضروری است. عوامل متعددی میتوانند در ایجاد یا تشدید بیماریهای این ساختار پیچیده نقش داشته باشند. این عوامل از آسیبهای ناگهانی گرفته تا فرآیندهای تدریجی فرسایشی و سبک زندگی را شامل میشوند. شناسایی این دلایل به پزشک کمک میکند تا یک برنامه درمانی جامع و شخصیسازیشده برای هر بیمار طراحی کند که نهتنها علائم را برطرف کند، بلکه به ریشه مشکل نیز بپردازد و سلامت بلندمدت آن را تضمین کند.
آسیبهای ناگهانی به ستون فقرات و تروما
صدمات ناشی از حوادثی مانند تصادفات رانندگی، سقوط از ارتفاع یا آسیبهای ورزشی میتوانند باعث شکستگی مهرهها، دررفتگی مفاصل یا آسیب مستقیم به دیسکها و رباطهای ستون فقرات شوند. این نوع آسیبها اغلب با درد شدید و حاد همراه هستند و میتوانند منجر به ناپایداری مکانیکی یا فشار بر ساختارهای عصبی شوند. در موارد شدید، تروما میتواند باعث آسیب نخاعی و فلج دائمی شود. مدیریت این آسیبها نیازمند ارزیابی فوری و دقیق توسط متخصص است تا از آسیب بیشتر به ستون فقرات جلوگیری شود و برنامه درمانی مناسب، اعم از جراحی یا غیرجراحی، تعیین گردد.
فرسایش و تغییرات دژنراتیو ناشی از افزایش سن
با گذشت زمان، اجزای مختلف ستون فقرات به طور طبیعی دچار فرسایش میشوند. دیسکهای بین مهرهای آب خود را از دست میدهند، ارتفاعشان کم میشود و خاصیت ارتجاعی خود را از دست میدهند. این فرآیند که به بیماری دژنراتیو دیسک معروف است، میتواند فشار بیشتری بر مفاصل فاست وارد کرده و منجر به آرتروز شود. بدن در واکنش به این بیثباتی ممکن است خارهای استخوانی ایجاد کند که این خود میتواند باعث تنگی کانال نخاعی شود. این تغییرات تدریجی یکی از شایعترین دلایل درد مزمن کمر و گردن در افراد مسن و عامل اصلی بسیاری از مشکلات ستون فقرات است.
سبک زندگی نادرست و وضعیت بدنی نامناسب
عادات روزمره تاثیر مستقیمی بر سلامت ستون فقرات دارند. نشستن طولانیمدت با وضعیت نامناسب، بلند کردن اجسام سنگین به روش نادرست، کمتحرکی و اضافهوزن، همگی فشار مضاعفی بر دیسکها و مفاصل ستون فقرات وارد میکنند. این فشار مداوم میتواند روند فرسایش را تسریع کرده و خطر ابتلا به مشکلاتی مانند فتق دیسک و دردهای مزمن را افزایش دهد. عضلات ضعیف مرکزی بدن (Core Muscles) نیز نمیتوانند حمایت کافی را برای ستون فقرات فراهم کنند و آن را در برابر آسیبها آسیبپذیرتر میسازند. اصلاح سبک زندگی و توجه به ارگونومی نقش مهمی در پیشگیری از این مشکلات دارد.
عوامل ژنتیکی و مادرزادی در بیماریهای ستون فقرات
برخی از بیماریهای ستون فقرات ریشه در عوامل ژنتیکی یا ناهنجاریهای مادرزادی دارند. برای مثال، استعداد ابتلا به بیماری دژنراتیو دیسک میتواند تا حدی ارثی باشد. همچنین، شرایطی مانند اسکولیوز ایدیوپاتیک نوجوانان اغلب در خانوادهها تکرار میشود. ناهنجاریهای ساختاری مادرزادی در شکل مهرهها نیز میتوانند این عضو بدن را مستعد بیثباتی و فرسایش زودرس کنند. اگرچه نمیتوان این عوامل را تغییر داد، اما آگاهی از آنها به تشخیص زودهنگام و اتخاذ تدابیر پیشگیرانه برای به حداقل رساندن تاثیر آنها بر سلامت کلی ستون فقرات کمک میکند.
بیماریهای التهابی و عفونتهای ستون فقرات
برخی بیماریهای سیستمیک میتوانند ستون فقرات را تحت تاثیر قرار دهند. بیماریهای التهابی مانند اسپوندیلیت آنکیلوزان، نوعی آرتریت است که عمدتا ستون فقرات و مفاصل ساکروایلیاک را درگیر کرده و باعث التهاب، درد و سفتی شدید میشود. در موارد پیشرفته، این بیماری میتواند منجر به جوش خوردن مهرهها و از دست رفتن کامل انعطافپذیری ستون فقرات شود. علاوه بر این، عفونتهای باکتریایی یا قارچی نیز میتوانند مهرهها (استئومیلیت) یا دیسکها (دیسکیت) را درگیر کرده و باعث تخریب ساختاری و درد شدید شوند که نیازمند درمان فوری با آنتیبیوتیک و گاهی جراحی است.
چه زمانی جراحی ستون فقرات آخرین و بهترین راه حل است؟
تصمیم برای انجام جراحی ستون فقرات یکی از مهمترین تصمیمات پزشکی است که یک بیمار ممکن است با آن روبرو شود. در حالی که اکثر مشکلات کمر و گردن با روشهای درمانی محافظهکارانه مانند فیزیوتراپی، دارو و استراحت بهبود مییابند، شرایطی وجود دارد که جراحی نه تنها یک گزینه، بلکه بهترین و گاهی تنها راه حل برای رهایی از درد، جلوگیری از آسیب عصبی دائمی و بازگشت به یک زندگی فعال است. تشخیص دقیق این شرایط نیازمند ارزیابی کامل توسط یک جراح متخصص ستون فقرات است که تمام جوانب را در نظر میگیرد.
درمانهای غیر جراحی دیسک کمر
در مراحل اولیه درمان دیسک پیش از هر راهکار دیگری، محدود کردن تحرک پیشنهاد میشود. مزیت این کار در کاهش التهاب اعصاب نخاعی است. اگر میزان درد و پیشروی تخریب دیسک زیاد نباشد، معمولا داروهای صد التهابی و غیر استروئیدی تجویز میشوند. از دیگر راهکارهای درمان غیر جراحی دیسک کمر میتوان به فیزیوتراپی و تزریق استروئید، گرمادرمانی، ماساژ و … اشاره کرد.
عمل جراحی دیسک کمر
دیسک کمر از بیماری های رایج ستون فقرات در سنین مختلف بهویژه در بزرگسالان است. بههمین دلیل موارد جراحی برای درمان این بیماری نیز بسیار پرشمار هستند. از سوی دیگر راهکارهای جراحی متنوعی بر اساس شرایط دیسک وجود دارند که برخی از آنها را با هم مرور میکنیم:
- لامینوتومی
- لامینکتومی
- فیوژن ستون فقرات
- جراحی دیسک مصنوعی
برای دریافت مشاوره میتوانید با ما تماس بگیرید.
دردهای شدید و ناتوانکنندهای که به درمانهای دیگر پاسخ نمیدهند
یکی از اصلیترین دلایل برای در نظر گرفتن جراحی، وجود درد شدید و مزمنی است که به طور قابل توجهی کیفیت زندگی بیمار را کاهش داده و به درمانهای غیرجراحی (مانند دارودرمانی، تزریقهای استروئیدی و فیزیوتراپی) پس از یک دوره زمانی معقول (معمولا ۶ تا ۱۲ هفته) پاسخ نداده است. این درد ناتوانکننده میتواند فعالیتهای روزمره مانند راه رفتن، نشستن یا خوابیدن را مختل کند. در چنین شرایطی، جراحی با هدف رفع عامل ایجادکننده درد (مانند برداشتن فتق دیسک یا رفع تنگی کانال) میتواند تسکین قابل توجهی را برای بیمار به ارمغان آورد.
فشار پیشرونده روی نخاع یا ریشههای عصبی
وجود علائم عصبی پیشرونده یک نشانه جدی برای لزوم جراحی است. این علائم میتوانند شامل ضعف عضلانی فزاینده، بیحسی یا گزگز مداوم در اندامها، یا از دست دادن هماهنگی و تعادل باشند. این نشانهها حاکی از آن است که فشار روی نخاع یا ریشههای عصبی در حال افزایش است و اگر این فشار برداشته نشود، میتواند منجر به آسیب دائمی و غیرقابل بازگشت شود. در چنین مواردی، هدف از جراحی ستون فقرات، برداشتن فشار (دکامپرشن) از روی ساختارهای عصبی و جلوگیری از بدتر شدن وضعیت بیمار است.
ناپایداری مکانیکی ستون فقرات
ناپایداری ستون فقرات به وضعیتی اطلاق میشود که در آن حرکت غیرطبیعی بین مهرهها وجود دارد و باعث درد و افزایش خطر آسیب به ساختارهای عصبی میشود. این وضعیت میتواند ناشی از آسیبهای تروماتیک، لغزندگی مهرهها (اسپوندیلولیستزیس) یا جراحیهای قبلی باشد. درد ناشی از ناپایداری معمولا با حرکت تشدید میشود. در این موارد، جراحی فیوژن یا خشک کردن مهرهها (Spinal Fusion) اغلب ضروری است. در این عمل، دو یا چند مهره به یکدیگر متصل میشوند تا یک استخوان واحد و پایدار ایجاد کرده و حرکت دردناک در آن بخش از ستون فقرات را از بین ببرند.
بدشکلیهای پیشرونده ستون فقرات
مشکلاتی مانند اسکولیوز (انحراف جانبی) یا کیفوز (قوز پشتی) اگر شدید باشند یا با گذشت زمان پیشرفت کنند، میتوانند کاندیدای جراحی باشند. هدف از جراحی در این موارد، اصلاح انحنا، جلوگیری از پیشرفت بیشتر آن و بازگرداندن تعادل به ستون فقرات است. بدشکلیهای شدید علاوه بر ایجاد درد و مشکلات ظاهری، میتوانند عملکرد قلب و ریهها را نیز تحت تاثیر قرار دهند. جراحی اصلاحی با استفاده از میلهها و پیچهای مخصوص، انحنای ستون فقرات را تا حد امکان اصلاح کرده و در وضعیت صحیح ثابت نگه میدارد.
موقعیتهای اورژانسی که نیازمند جراحی فوری ستون فقرات هستند
در برخی موارد نادر، مشکلات ستون فقرات به یک وضعیت اورژانسی پزشکی تبدیل میشوند که نیازمند مداخله جراحی فوری برای جلوگیری از عواقب جدی و دائمی است. در این شرایط، زمان نقش حیاتی دارد و هرگونه تاخیر در درمان میتواند منجر به آسیبهای غیرقابل جبران عصبی شود. تشخیص سریع این موقعیتهای بحرانی توسط تیم پزشکی و اقدام به موقع جراح، کلید حفظ عملکرد عصبی و بهبود بیمار است. آشنایی با این موارد میتواند به بیماران و اطرافیانشان کمک کند تا در صورت بروز علائم هشداردهنده، سریعا به دنبال مراقبتهای پزشکی باشند.
سندرم دم اسبی (Cauda Equina Syndrome)
سندرم دم اسبی یک وضعیت اورژانسی نادر اما بسیار جدی است که به دلیل فشرده شدن شدید دستهای از ریشههای عصبی در انتهای نخاع (معروف به دم اسب یا Cauda Equina) رخ میدهد. این فشار شدید میتواند باعث از دست دادن کنترل ادرار و مدفوع، بیحسی شدید در ناحیه لگن و پرینه (بیحسی زینی شکل) و ضعف پیشرونده در پاها شود. شایعترین علت آن، فتق دیسک بسیار بزرگ در ناحیه کمر است. این سندرم نیازمند جراحی فوری برای برداشتن فشار از روی اعصاب است. تاخیر در جراحی میتواند منجر به فلج دائمی و از دست دادن همیشگی کنترل مثانه و روده شود.
آسیبهای تروماتیک حاد و شکستگیهای ناپایدار
آسیبهای شدید به ستون فقرات ناشی از حوادثی مانند تصادفات رانندگی یا سقوط، میتوانند باعث شکستگیهای ناپایدار یا دررفتگی مهرهها شوند. در این حالت، قطعات شکسته استخوان یا مهرههای جابجا شده میتوانند به نخاع یا ریشههای عصبی آسیب رسانده یا آنها را قطع کنند. وجود هرگونه نقص عصبی جدید یا پیشرونده پس از یک تروما، یک وضعیت اورژانسی است. جراحی فوری در این موارد با هدف برداشتن فشار از روی نخاع، بازگرداندن راستای ستون فقرات و تثبیت آن با استفاده از ابزارهای فلزی انجام میشود تا از آسیب بیشتر جلوگیری شده و بهترین شانس برای بهبودی عصبی فراهم گردد.
عفونتهای حاد در ساختار ستون فقرات
عفونت در ستون فقرات، مانند آبسه اپیدورال (تجمع چرک در فضای اطراف نخاع) یا استئومیلیت (عفونت استخوان مهره)، میتواند به سرعت به یک اورژانس جراحی تبدیل شود. آبسه اپیدورال با ایجاد فشار مستقیم بر نخاع، میتواند به سرعت منجر به ضعف پیشرونده و فلج شود. علائم هشداردهنده شامل تب، درد شدید و پیشرونده در پشت و علائم عصبی در حال بدتر شدن است. در چنین شرایطی، جراحی فوری برای تخلیه آبسه و برداشتن فشار از روی نخاع، همراه با درمان آنتیبیوتیکی قوی، برای نجات عملکرد عصبی بیمار و کنترل عفونت در ستون فقرات ضروری است.
راهکارهای پیشگیری از دیسک کمر
توجه داشته باشید که بسیاری راهکارهای پیشگیری از دیسک کمر و گردن مشترک هستند. همچنین تغییر سبک زندگی و عادات حرکتی در خانه و محیط کار باید در دستور کار قرار بگیرند. برخی از راهکارهای پیشگیری از دیسک کمر و گردن عبارتند از:
- آشنایی با وضعیت بدنی استاندارد و راحت (ایستاده، نشسته و خوابیده)
- تناسب اندام و کاهش وزن در صورت نیاز
- استفاده از تکنیکهای استاندارد برای بلند کردن اجسام
- ترک سیگار
- حرکات کششی
درد ستون فقرات و بیماری های مرتبط با آن
یکی دیگر از بیماری های ستون فقرات، دردهای مرتبط با این ناحیه است. این دردها ممکن است نمودهایی مانند درد عضلانی، احساس تیر کشیدن، سوزن سوزن شدن و … داشته باشند. همچنین ممکن است در ناحیه گردن یا کمر ایجاد شوند و سپس به نیمه پایین بدن منتقل شوند. این دردها معمولا با تحرکاتی مانند نشستن و برخاستن، خم شدن، پیچش کمر و گردن و … بیشتر میشوند.
تقریبا هر کدام از بیماری های ستون فقرات ممکن است عاملی برای کمردرد و گردن درد باشند. به عبارت دیگر دردهای ستون فقرات، نشانههایی برای انواع بیماری های ستون فقرات هستند. گاهی نیز این دردها بهدلایلی مانند تضعیف دیسک (بدون پارگی یا بیرونزدگی)٬ سیاتیک، پوکی استخوان، اسپاسم عضانی، ضربه و موارد دیگر ایجاد میشوند. تشخیص و درمان دردهای ستون فقرات ارتباط مستقیمی با نوع بیماری و میزان پیشروی و آسیب ایجاد شده دارد.
برای سالم و قوی نگه داشتن کمر و پیشگیری از دردهای این ناحیه این موارد پیشنهاد میشوند:
- ورزشهای هوازی و منظم از جمله پیادهروی، شنا و دوچرخهسواری
- تمرینات عضلات شکم و پشت
- تناسب اندام و پیشگیری از چاقی
- ترک سیگار
علل بروز دیسک گردن و راهکارهای درمان آن
دیسک گردن دارای همان مکانیزمی است که در بخش دیسک کمر توضیح دادیم اما مورد دیسکهای ناحیه گردنی پیش میآید. این بیماری میتواند باعث دردهای خفیف تا شدید در ناحیه گردن شود. گاهی نیز علائم دیگری مانند درد در ناحیه دست و بازو و یا بیحسی یا ضعف در دست و بازو است.
شش دیسک در بین مهرههای ستون فقرات گردنی وجود دارند. لایه بیرونی این دیسکها آنولوس فیبروزوس و هسته آنها هسته پالپوزوس یا هسته پالپوس نام دارد. فتق دیسک گردن زمانی پیش میآید که لایه محافظ بیرونی بیرونی تضعیف و یا پاره شود.
دلایل بروز دیسک گردن
دیسک گردن ممکن است به دلایلی مانند تصادفات اتومبیل، صدمات زمان ورزش یا کار و یا بهدلیل افزایش سن پیش بیاید. از دیگر علل بروز بیماری دیسک گردن و بخش بالایی ستون فقرات میتوان به آرتروز و گاهی سرطان و مننژیت اشاره کرد.
راهکارهای درمان دیسک گردن
در بسیاری از موارد درد ناشی از دیسک گردن در مدت زمانی در حدود ۶ تا ۸ هفته با درمانهای غیر جراحی کاهش مییابد. برای مثال میتوان از داروهای ضد التهابی استفاده کرد. برخی از دیگر روشهای درمانی غیر جراحی دیسک گردن نیز عبارتند از:
- استفاده از گردنبند طبی
- انواع درمانهای مبتنیبر فیزیوتراپی
- تزریق کورتیکواستروئید
- تمرینهای ورزشی
از راهکارهای درمانی مبتنیبر جراحی زمانی برای دیسک گردن استفاده میشود که فرد دچار حالت فلج گردن شود، درمانهای غیر جراحی موثر نباشند و یا دردهای پیشرونده باشند. جراحی فیوژن از جمله راهکارهای جراحی رایج برای درمان دیسک گردن است.
تنگی کانال نخاعی؛ از دیگر بیماری های ستون فقرات
یکی از وظایف ستون مهرهها در بدن٬ محافظت از نخاع در برابر فشار و ضربه است. اما خود ستون فقرات نیز گاهی به نخاع و اعصاب آن فشار میآورد. این بیماری را به نام تنگی کانال نخاعی میشناسیم و بهمعنای کاهش فضای ستون فقرات برای نخاع است.
حتما جهت مشاوره تخصصی دکتر محسن القاسی جراح مغز، اعصاب و ستون فقرات مراجعه کنید.
علائم تنگی کانال نخاعی
تنگی کانال نخاعی ممکن است هیچ علامتی نداشته باشد. در عین حال گاهی همراه با علائمی مانند درد در ناحیه گردن یا کمر، بیحسی، احساس سوزن سوزن شدن، ضعف عضلانی و … است. این علائم بر اساس شرایط بیماری دارای شدت و ضعف هستند و ممکن است با پیشروی بیماری علائم نیز تشدید شوند.
دلایل تنگی کانال نخاعی
شکستگی ستون مهرهها، جابهجایی مهرهها و تغییرات ناشی از آرتریت از رایجترین دلایل بروز تنگی کانال نخاعی هستند. معمولا در زمان پیشرفت بیماری، بهترین راهکار درمانی، جراحی است. در روش جراحی تنگی کانال نخاعی، شرایطی ایجاد شود میشود که نخاع فضای کافی داشته باشد. البته توجه داشته باشید که آرتروز در این حالت درمان نمیشود
از دیگر دلایل بروز تنگی کانال نخاعی میتوان به این موارد اشاره کرد:
- فتق دیسک گردن و کمر
- تومورهای نخاعی
- آسیبهای فیزیکی ناشی از تصادفات
- انواع شکستگی و انحراف مهرهها از جای طبیعی خود
انواع روشهای درمان تنگی کانال نخاعی
غیر از جراحی تمامی روشهای درمان تنگی کانال نخاعی بر کاهش علائم و درد ناشی از این بیماری تمرکز دارند. فیزیوتراپی، ورزش و درمان دارویی از جمله این روشها هستند. برای مثال تمرینات ورزشی در کنار رژیم غذایی مناسب با هدف کاهش وزن راهکاری مناسب است. برخی از داروهای مناسب برای کاهش درد نیز عبارتند از:
- آسپرین
- ناپروکسن
- ایبوپروفن
یکی دیگر از روشهای درمان تنگی کانال نخاعی، تزریق اپیدورال یا تزریق کورتیکواستروئیدها است که بهطور مستقیم به ناحیه اطراف نخاع تزریق میشوند. روش درمانی دیگر نوعی جراحی است که در آن بخشی از رباط برداشته میشود تا فضای بیشتری برای نخاع ایجاد شود. درصورتیکه درمانهای غیر دارویی موثر نباشند روشهای جراحی پیشنهاد میشوند که از جمله آنها میتوان از لامینکتومی، لامینوتومی، لامینوپلاستی و دیسککتومی نام برد.
شکستگی مهره کمر یک بیماری شایع ستون فقرات است
شکستگی مهرههای کمر بهدلایل متنوعی ممکن است ایجاد شود و میزان درد و مشکلات ناشی از آن بستگی به میزان آسیب و تعداد مهرههای آسیبدیده دارد. این بیماری در افرادی که دچار بیماریهای زمینهای از جمله پوکی استخوان هستند، شایعتر است.
اگر شکستگی بهصورتی باشد که مهره کمر از جای خود تکان نخورده باشد و میزان شکستگی زیاد نباشد، این امکان وجود دارد که با مدتی استراحت، استخوان جوش بخورد و بیماری، درمان شود. در موارد دیگر، راهکارهای درمانی مانند جراحی استفاده میشوند.
برخی از دلایل بروز این بیماری عبارتند از:
- بلند کردن اجسام سنگین
- تمرینات ورزشی سنگین، بهویژه در بدنسازی و وزنهبرداری
- فشار شدید به مهرههای کمر در زمان بارداری
- خمیدگی ناگهانی کمر در افراد دچار پوکی استخوان
- تصادفات رانندگی
شکستگی مهره کمر چه عوارضی دارد؟
همانطور که پیشتر گفتیم گاهی این عارضه با مدتی استراحت بهبود مییابد. درد این بیماری نیز بعد از ۳ تا ۶ هفته کاهش مییابد. اما موارد شدیدتر این بیماری میتواند مشکلاتی جدی را برای افراد ایجاد کند که برخی از آنها را مرور میکنیم:
- فلج موقت یا دائم
- لخته شدن خون در پاها بهدلیل عدم تحرک
- آمبولی ریوی
- زخمهای فشاری
- کاهش ارتفاع مهرههای کمر
- قوز کمر
- مشکلات دستگاه گوارش
روشهای تشخیص و درمان شکستگی مهره کمر
در تشخیص شکستگی مهره کمر مانند بسیاری از بیماری های ستون فقرات میتوان از روشهایی مانند اشعه ایکس، ام آر آی و سی تی اسکن استفاده کرد. برای درمان نیز روشهای مختلفی وجود دارند. برای مثال درصورت عدم نیاز به جراحی، استفاده از بریس کمر و فیزیوتراپی رایج هستند. ازونتراپی نیز راهکاری برای کاهش حجم دیسک بیرون زده است که میزان درد را کاهش میدهد. البته این شرایط مربوط به زمانی است که شکستگی باعث بیرونزدگی دیسک شده باشد.
دو روش موثر برای جراحی مهره کمر در زمان شکستگی وجود دارند. اولین روش، جراحی ورتبروپلاستی است. در این روش فواصل خالی بین استخوانی با نوعی سیمان پر میشود و بهدلیل تزریق، روشی غیر تهاجمی است. روش دوم کیفوپلاستی نام دارد که از آن برای قرار دادن دوباره استخوان در جای طبیعی استفاده میشود.
حتما جهت مشاوره تخصصی دکتر محسن القاسی جراح مغز، اعصاب و ستون فقرات مراجعه کنید.
سرطان نخاع؛ از بیماری های خطرناک ستون فقرات
بروز مشکلاتی در چرخه تقسیم سلولی در ناحیه نخاع میتواند باعث ایجاد تومورهای نخاعی شود که در صورت بدخیم بودن تومور از آن با نام سرطان نخاع یاد میشود. برای تشخیص و درمان این بیماری ابتدا باید به متخصص مغز و اعصاب و ستون فقرات مراجعه کنید و در پیگیری درمان دکتر ارتوپد و متخصص انکولوژی نیز نقش دارند.
علائم سرطان نخاع
نوع و شدت علائم سرطان نخاع به موارد گوناگونی مانند جایی که تومور قرار دارد، اندازه تومور، نوع تومور و سرعت رشد تومور بستگی دارد. برخی از علائم این بیماری نیز عبارتند از:
- ایجاد درد در ناحیه قرار گرفتن تومور
- احساس درد در دست، بازو و پاها
- بیحسی یا احساس ضعف در عضلات
- بیاختیاری در دفع مدفوع یا ادرار
- کاهش توانایی راه رفتن
- بروز فلج در اندامهای حرکتی
- ایجاد بدفرمی در ستون مهرهها
راهکارهای درمان سرطان نخاع
سی تی اسکن، ام آر آی و بیوپسی از راهکارهای تشخیص سرطان و تومورهای نخاعی هستند. اما انتخاب راهکار درمانی بستگی شرایط و نوع تومور و نیز سرعت رشد آن دارد. این راهکارها با اهدافی مانند کاهش علائم بیماری، کاهش سرعت رشد تومور یا از بین بردن کامل آن انتخاب میشوند. برخی از این روشها را با هم بررسی میکنیم:
- درمان انتظاری: فرآیندهای درمانی در زمان بررسی تومور
- جراحی سرطان نخاع: روشهایی برای برداشتن بخشی یا تمام تومور
- رادیوتراپی: برای کاهش سرعت رشد تومور
- شیمی درمانی: راهکاری موثر ولی همراه با برخی عوارض
- دارو درمانی: برای کاهش درد و التهاب نخاعی
بیماری التهاب ستون فقرات و راهکارهای درمان آن
التهاب ستون فقرات با نام کمردرد التهابی نیز شناخته میشود. وقتی دردهای ناحیه ستون فقرات ارتباطی عوامل مکانیکی و شرایط دیسک، مهره و اعصاب این ناحیه نداشته باشد، ممکن است درد ناشی از نوع کمردرد التهابی باشد. این نوعی بیماری است که در آن بهدلایلی سیستم ایمنی به ناحیه ستون فقرات حمله میکند و به بیماری اسپوندیلوآرتریت محوری نیز شهرت دارد.
این بیماری دلیل مشخصی ندارد اما ژنتیک، سابقه خانوادگی، جنسیت و سن در آن موثر هستند. در این بیماری فاصله بین دو مهره کاهش مییابد. بروز التهاب در ناحیه درگیر، احساس درد، سفتی مهرهها و کاهش محدود تحرک در ستون مهرهها از علائم و نتایج این بیماری هستند.
از روشهای تشخیص التهاب ستون فقرات میتوان از ام آر آی، سی تی اسکن، آزمایش خون و سونوگرافی نام برد. راهکارهای درمانی آن نیز عبارتند از:
- ترک سیگار
- رژیم غذایی مناسب بر اساس ویژگی ضد التهابی
- خودداری از بلند کردن اجسام سنگین
- استراحت
- تغییر عادات کاری و حتی تغییر شغل
- استفاده از وسایلی مانند بریس، بالش نگهدارنده کمر و …
- داروهای ضد التهاب غیر استروئیدی
- داروهای استروئیدی
- داروهای بیولوژیکی
- ورزش
- آبدرمانی
- فیزیوتراپی
درمان بیماری های ستون فقرات با جراحی
بهطور کلی وقتی شما با علائمی مانند گردندرد یا کمردرد یا علائم دیگری به متخصص مغز و اعصاب مراجعه میکنید، روش معاینه و تشخیص شروع میشود. راهکارهای درمانی از تغییرات سبک زندگی و ورزش و درمانهای دارویی شروع میشوند و در صورت نیاز با ورزش و فیزیوتراپی ادامه مییابند. همچنین ممکن است روشهای غیر تهاجمی یا کم تهاجمی مانند تزریق استروئید مورد استفاده قرار بگیرند. در نهایت اگر هیچکدام از این روشها موثر نباشند و یا شدت بیماری از همان ابتدا وخیم باشد ممکن است راهکارهای جراحی پیشنهاد شوند. در ادامه با برخی از انواع رایج جراحی ستون فقرات آشنا میشویم:
- دیسککتومی: روشی برای درمان فتق دیسک و کاهش فشار بر طناب نخاعی
- لامینکتومی: روش برای جدا کردن بخشی از لامینا در ستون فقرات و درمان تنگی کانال نخاعی و موارد دیگر
- لامینوتومی: راهکاری برای کاهش فشار با برداشتن قسمتی از قوس لامینا
- فورامینوتومی: نوعی جراحی برای کاهش فشار بر روی عصبها
- جراحی تعویض دیسک: استفاده از دیسک مصنوعی
- جوش دادن مهرهها: یک راهکار جراحی برای جوش دادن مهرهها و ابزارهای پیوند استخوان
آمادگی برای جراحی: ملاحظات کلیدی پیش از عمل ستون فقرات
آماده شدن برای جراحی ستون فقرات یک فرآیند چندوجهی است که شامل آمادگی جسمی، روحی و اطلاعاتی میشود. یک آمادگی کامل و دقیق میتواند به کاهش استرس، به حداقل رساندن خطرات حین عمل و بهبود نتایج پس از آن کمک کند. این مرحله فرصتی است برای بیمار تا تمام سوالات خود را از جراح بپرسد، انتظارات واقعبینانهای از نتیجه عمل داشته باشد و نقش فعال خود را در فرآیند بهبودی ایفا کند. همکاری نزدیک بین بیمار و تیم درمانی در این مرحله، پایهای محکم برای یک تجربه جراحی موفقیتآمیز میسازد.
مشاوره جامع و ارزیابیهای دقیق پزشکی
قبل از جراحی، یک جلسه مشاوره جامع با جراح ستون فقرات برگزار میشود. در این جلسه، جراح به تفصیل در مورد روش جراحی، اهداف، مزایا و خطرات احتمالی آن صحبت میکند. همچنین، ارزیابیهای کاملی از وضعیت پزشکی عمومی بیمار انجام میشود. این ارزیابیها ممکن است شامل موارد زیر باشد:
- آزمایشهای خون و ادرار برای بررسی وضعیت کلی سلامت
- نوار قلب (ECG) و عکس قفسه سینه برای ارزیابی عملکرد قلب و ریهها
- مشاوره با متخصصان دیگر (مانند متخصص قلب یا داخلی) در صورت وجود بیماریهای زمینهای
مدیریت داروها و شرایط پزشکی زمینهای
بیمار باید لیستی کامل از تمام داروهای مصرفی خود، اعم از داروهای تجویزی، بدون نسخه و مکملهای گیاهی، را در اختیار جراح و متخصص بیهوشی قرار دهد. برخی داروها، به ویژه رقیقکنندههای خون مانند آسپرین و وارفارین، باید چند روز یا چند هفته قبل از جراحی قطع شوند تا خطر خونریزی حین عمل کاهش یابد. همچنین، شرایط پزشکی زمینهای مانند دیابت یا فشار خون بالا باید قبل از عمل به خوبی کنترل شوند. کنترل دقیق قند خون در بیماران دیابتی برای کاهش خطر عفونت و بهبود روند ترمیم زخم پس از جراحی ستون فقرات بسیار مهم است.
آمادگی جسمی و روحی برای جراحی ستون فقرات
آمادگی جسمی میتواند شامل ترک سیگار باشد، زیرا سیگار کشیدن روند بهبودی و جوش خوردن استخوانها را مختل میکند. همچنین، داشتن یک رژیم غذایی سالم و متعادل و حفظ وزن مناسب میتواند به بهبودی سریعتر کمک کند. از نظر روحی، داشتن دیدگاه مثبت و انتظارات واقعبینانه بسیار مهم است. صحبت با جراح، خانواده و حتی بیمارانی که تجربه مشابهی داشتهاند، میتواند به کاهش اضطراب کمک کند. درک این موضوع که بهبودی پس از جراحی ستون فقرات یک فرآیند تدریجی است، به بیمار کمک میکند تا با صبر و انگیزه بیشتری دوره نقاهت را طی کند.
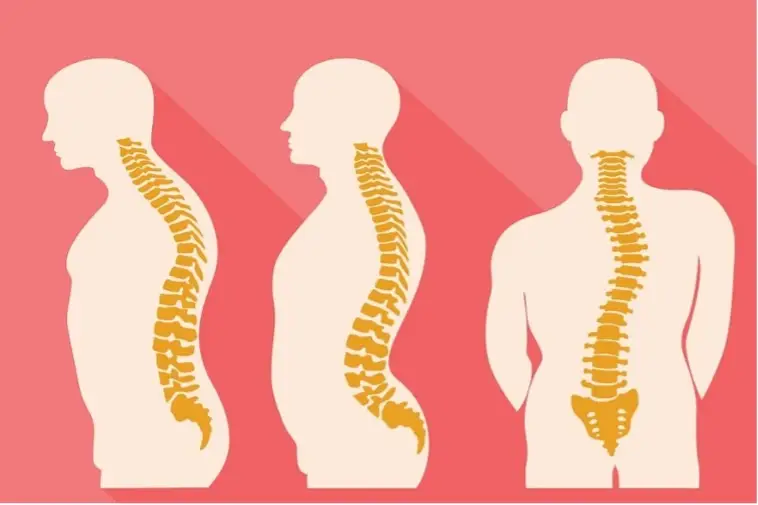
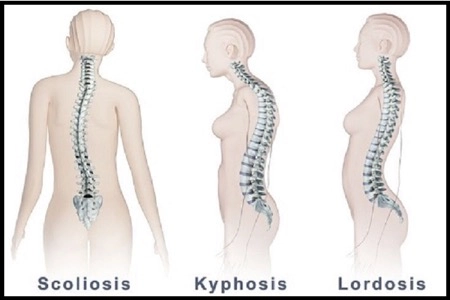
بیماری انحراف ستون فقرات
دو نوع انحراف ستون فقرات وجود دارند که یکی اکتسابی و دیگری مادرزادی هستند. در هر دو نوع، شکل طبیعی ستون فقرات و انحنای طبیعی آن دستخوش تغییر میشود و مشکلات گوناگونی را از بدفرمی بدن، درد کمر و گردن و مشکلات تحرک ایجاد میکنند. این بدفرمی ناشی از جابهجایی مهرهها از مکان طبیعی آنها است که دارای این انواع است:
- کایفوز
- اسکولیوز
- لوردوز
علائم انحراف در ستون فقرات
انحراف در ستون فقرات گاهی بهصورت بد شکلی فرم بدن قابل مشاهده است اما در موارد خفیف ممکن است فقط دارای علائمی مانند کمردرد، گردن درد، خشکی کمر و گردن، احساس خستگی در زمان تحرک، سردرد، درد در ناحیه دست و پا، گزگز کردن و موارد دیگر باشد.
راهکارهای درمان انحراف ستون فقرات
خوشبختانه برای درمان انحراف ستون فقرات راهکارهای درمانی متنوعی وجود دارند اما در بیشتر موارد، تاثیر این راهکارها تنها در درازمدت قابل مشاهده است. برخی از ورزشهایی که توسط پزشک پیشنهاد میشوند عبارتند از: پیادهروی، یوگا و تمرینات کاهش وزن. همچنین فیزیوتراپها به شما حرکاتی را برای اصلاح انحراف ستون فقرات میآموزند؛ حرکاتی مانند اسکوات، پل زدن، گردش ساکروم و … . از دیگر راهکارهای درمان این بیماری میتوان از این موارد نام برد:
- طب سنتی
- کایروپراکتیک
- فیزیوتراپی
- عمل جراحی
پیشگیری از بیماری های انحراف ستون فقرات
روش پیشگیری از انحنای ستون فقرات بستگی به نوع آن دارد. کایفوز نوعی انحنای ستون فقرات است که آن را با نام گوژپشتی نیز میشناسیم در صورتی که کایفوز مادرزادی نباشد میتوان با این راهکارها از آن پیشگیری کرد:
- آگاهی از وضعیت استاندارد قرارگیری بدن در حالتهای نشسته، ایستاده و خوابیده
- پیشگیری از خم شدن مداوم به جلو
- انتخاب کیفهای مناسب خصوصا در دوران تحصیل
- ورزشهای شنا، یوگا و پیادهروی
نوع دیگر انحراف ستون فقرات، لوردوز است که در آن باشن، بهشکل غیر طبیعی عقب قرار میگیرد. برخی از دلایل بروز لوردوز عبارتند از: آکوندروپلازی، اسپوندیولیستیز و استئو سارکوما بنابراین وقتی دلیل بروز لوردوز، این بیماریها باشد، قابل پیشگیری نیست. البته راهکارهای درمانی برای آن وجود دارند. اما اگر دلیل بروز لوردوز مواردی مانند پوکی استخوان یا چاقی مفرط باشد، کافی است روشهای پیشگیری از آنها را در پیش بگیرید.
سومین نوع انحراف ستون فقرات، اسکولیوز است که به آن انحراف جانبی ستون فقرات نیز گفته میشود. تمامی دلایل بروز این نوع از انحراف ستون فقرات، بیماریهای ستون فقرات هستند. بنابراین هیچ راهکار مشخص و موثری برای پیشگیری از این بیماری وجود ندارد.
تشخیص و درمان گودی کمر
گودی یا قوس زیاد کمر معمولا به دلیل سندرم ضربدری تحتانی و عدم توازن ماهیچهای مانند تضعیف عضلات لگن ایجاد میشود. این بیماری غیر از انحراف در ستون فقرات، علامت بارزی ندارد. با این حال این بیماری ممکن است با گودی کمر با کمردرد، درد پاها و مشکلاتی در مثانه یا روده همراه باشد.
تشخیص گودی کمر با معاینه فیزیکی شروع میشود و تشخیص دقیقتر به کمک روشهای ام آر آی،سی تی اسکن و اشعه ایکس ممکن است. میزان انحنای ستون فقرات در گودی کمر و شرایط اعصاب ناحیه نخاع و نوع و شدت علائم این بیماری در انتخاب راهکار درمانی موثر است. فیزیوتراپی یکی موثرترین راهکارهای درمان گودی کمر است و درمانهای دارویی در صورت احساس درد در این مدت پیشنهاد میشود. مانند دیگر بیماری های ستون فقرات در صورت پیشرفته بودن بیماری و موثر نبودن راهکارهای درمانی غیر تهاجمی، متخصص مغز و اعصاب و ستون فقرات از راهکارهای جراحی استفاده میکند.
ملاحظات حیاتی پس از عمل ستون فقرات
دوره بهبودی پس از جراحی ستون فقرات به اندازه خود عمل جراحی اهمیت دارد. موفقیت بلندمدت عمل به شدت به رعایت دستورالعملهای پس از آن و مشارکت فعال بیمار در فرآیند توانبخشی بستگی دارد. این دوره زمانی است که بدن نیاز به ترمیم و بازسازی دارد و پیروی از یک برنامه مدون میتواند به تسریع این فرآیند، کاهش عوارض و بازگشت ایمن به فعالیتهای عادی کمک کند. تیم درمانی، از جمله جراح و فیزیوتراپیست، راهنماییهای لازم را برای طی کردن موفقیتآمیز این مرحله مهم ارائه خواهند داد.
مدیریت درد و مراقبت اصولی از زخم جراحی
کنترل درد پس از جراحی یکی از اولویتهای اصلی است. تیم پزشکی از ترکیبی از داروها برای مدیریت موثر درد استفاده میکند تا بیمار بتواند راحتتر استراحت کرده و در برنامههای توانبخشی شرکت کند. مراقبت صحیح از محل برش جراحی برای جلوگیری از عفونت بسیار مهم است. بیماران باید دستورالعملهای مربوط به تمیز و خشک نگه داشتن زخم را به دقت دنبال کنند و هرگونه علائم عفونت مانند قرمزی، تورم یا ترشح را فورا به جراح خود اطلاع دهند. مراقبت مناسب از زخم، بهبودی سریعتر و کاهش جای زخم را به دنبال دارد و برای سلامت کلی ستون فقرات حیاتی است.
نقش فیزیوتراپی در بازیابی کامل عملکرد ستون فقرات
فیزیوتراپی بخش جداییناپذیر فرآیند بهبودی پس از اکثر جراحیهای ستون فقرات است. یک فیزیوتراپیست متخصص، برنامهای شخصیسازیشده برای بیمار طراحی میکند که اهداف زیر را دنبال میکند:
- کاهش درد و التهاب
- افزایش دامنه حرکتی و انعطافپذیری
- تقویت عضلات مرکزی بدن و عضلات حمایتکننده ستون فقرات
- آموزش وضعیت بدنی صحیح و مکانیک حرکتی ایمن برای جلوگیری از آسیب مجدد
- شروع فیزیوتراپی ممکن است بلافاصله پس از جراحی یا پس از چند هفته، بسته به نوع عمل و توصیه جراح، باشد. تعهد بیمار به انجام تمرینات، کلید دستیابی به بهترین نتیجه ممکن است
بازگشت تدریجی و ایمن به فعالیتهای روزمره
بازگشت به فعالیتهای عادی باید به صورت تدریجی و با رعایت محدودیتهای توصیهشده توسط جراح انجام شود. این محدودیتها ممکن است شامل پرهیز از خم شدن، چرخیدن یا بلند کردن اجسام سنگین برای یک دوره مشخص باشد. معمولا بیماران با فعالیتهای سبکی مانند راه رفتن شروع میکنند و به تدریج بر شدت و مدت آن میافزایند. بازگشت به کار، رانندگی و فعالیتهای ورزشی نیازمند تایید جراح است و به نوع شغل و روند بهبودی فردی بستگی دارد. صبر و حوصله در این مرحله بسیار مهم است؛ تلاش برای بازگشت سریع به فعالیتها میتواند به ستون فقرات آسیب رسانده و روند بهبودی را به تاخیر بیندازد.
چرا دکتر القاسی انتخاب اول بیماران برای جراحی ستون فقرات است؟
انتخاب جراح، مهمترین تصمیمی است که بیمار در مسیر درمان مشکلات ستون فقرات خود میگیرد. این انتخاب نیازمند اعتماد به تخصص، تجربه و تعهد جراح است. دکتر القاسی با تکیه بر دانش عمیق، مهارتهای جراحی پیشرفته و رویکردی دلسوزانه و بیمار-محور، به عنوان یکی از معتبرترین جراحان در این حوزه شناخته میشوند. ایشان درک میکنند که هر بیمار یک داستان منحصربهفرد دارد و برنامه درمانی را با دقت و توجه به نیازهای فردی هر شخص طراحی میکنند تا بهترین نتیجه ممکن برای سلامت ستون فقرات حاصل شود.
سالها تجربه در پیچیدهترین جراحیهای ستون فقرات
دکتر القاسی دارای سالها تجربه موفق در انجام طیف گستردهای از جراحیهای ستون فقرات، از جراحیهای رایج دیسک کمر گرفته تا پیچیدهترین موارد اصلاح بدشکلیها و جراحیهای ترمیمی، هستند. این تجربه گسترده به ایشان این توانایی را میدهد که با چالشبرانگیزترین شرایط با اطمینان و مهارت روبرو شوند. هر عمل جراحی، دانش و تجربه ایشان را غنیتر کرده و به درک عمیقتری از آناتومی پیچیده و بیومکانیک ستون فقرات منجر شده است. این عمق تجربه، تضمینی برای ایمنی و موفقیت بیماران است.
تسلط بر تکنیکهای جراحی کمتهاجمی ستون فقرات
دکتر القاسی همواره در خط مقدم پیشرفتهای تکنولوژیک در جراحی ستون فقرات قرار دارند و بر جدیدترین تکنیکهای جراحی کمتهاجمی (Minimally Invasive Surgery – MIS) تسلط کامل دارند. این روشها با استفاده از برشهای کوچکتر، آسیب کمتری به عضلات و بافتهای اطراف وارد میکنند. مزایای این رویکرد برای بیماران شامل درد کمتر پس از عمل، کاهش خونریزی، دوره بستری کوتاهتر در بیمارستان و بازگشت سریعتر به فعالیتهای روزمره است. تعهد ایشان به استفاده از این تکنیکهای پیشرفته، نشاندهنده اولویت قرار دادن راحتی و بهبودی سریعتر بیماران است.
رویکرد بیمار-محور و تعهد به بهترین نتیجه درمانی
آنچه دکتر القاسی را متمایز میکند، تنها مهارت جراحی ایشان نیست، بلکه رویکرد انسانی و دلسوزانه ایشان در تمام مراحل درمان است. ایشان زمان کافی را برای گوش دادن به نگرانیهای بیماران، پاسخ به سوالات آنها و توضیح شفاف گزینههای درمانی اختصاص میدهند. این ارتباط مبتنی بر اعتماد، به بیماران کمک میکند تا با آرامش و اطمینان خاطر در مسیر درمان قدم بردارند. تعهد دکتر القاسی به دستیابی به بهترین نتیجه ممکن برای هر بیمار، از اولین جلسه مشاوره تا پایان دوره نقاهت و پیگیریهای بلندمدت، کاملا مشهود است و سلامت ستون فقرات بیماران را تضمین میکند.
استفاده از بهروزترین تجهیزات در جراحی ستون فقرات
دکتر القاسی معتقدند که ترکیب مهارت جراح با تکنولوژی پیشرفته، نتایج جراحی را به سطح بالاتری ارتقا میدهد. به همین دلیل، ایشان در اتاق عمل از بهروزترین و دقیقترین تجهیزات جراحی، از جمله سیستمهای نویگیشن (ناوبری) کامپیوتری و میکروسکوپهای پیشرفته جراحی، استفاده میکنند. این ابزارها به جراح اجازه میدهند تا با دقتی بینظیر عمل کرده، ساختارهای حیاتی عصبی را حفظ کند و ایمپلنتها را در بهینهترین موقعیت ممکن قرار دهد. این تعهد به استفاده از فناوری، ایمنی بیمار را به حداکثر رسانده و دقت جراحی ستون فقرات را تضمین میکند.
کارنامه درخشان در بهبود کیفیت زندگی بیماران ستون فقرات
موفقیت واقعی یک جراح ستون فقرات با داستانهای بیمارانی که زندگیشان را بازیافتهاند، سنجیده میشود. دکتر القاسی کارنامهای درخشان از نتایج موفقیتآمیز و رضایت بالای بیماران دارند. بیمارانی که سالها از درد ناتوانکننده رنج میبردند، پس از جراحی توسط ایشان توانستهاند به فعالیتهای مورد علاقه خود بازگردند و از زندگی بدون محدودیت لذت ببرند. این نتایج مثبت، گواهی بر تخصص، مهارت و تعهد بیوقفه دکتر القاسی به بهبود کیفیت زندگی افرادی است که به ایشان اعتماد کردهاند و سلامت ستون فقرات خود را به او سپردهاند.
توصیههای دکتر القاسی: پیشگیری، تشخیص و آمادگی برای درمان ستون فقرات
دکتر القاسی بر این باورند که بهترین درمان، پیشگیری است. ایشان همواره بر اهمیت آموزش بیماران در زمینه حفظ سلامت ستون فقرات تأکید دارند. با این حال، در صورت بروز مشکل، تشخیص به موقع و دقیق، کلید مدیریت موثر بیماری و جلوگیری از پیشرفت آن است. توصیههای ایشان مجموعهای از راهکارهای عملی برای پیشگیری، شناخت علائم هشداردهنده و درک فرآیندهای تشخیصی است که به بیماران کمک میکند تا نقش فعالی در مراقبت از سلامت خود ایفا کنند و با آگاهی کامل برای هرگونه درمان احتمالی آماده شوند.
راهکارهای پیشگیرانه برای حفظ سلامت ستون فقرات
حفظ سلامت ستون فقرات نیازمند یک رویکرد فعال در زندگی روزمره است. دکتر القاسی بر رعایت مواردی مانند حفظ وضعیت بدنی صحیح هنگام نشستن و ایستادن، استفاده از تکنیکهای درست برای بلند کردن اجسام (خم کردن زانوها و صاف نگه داشتن کمر) و پرهیز از نشستنهای طولانیمدت تأکید دارند. انجام ورزشهای منظم، به ویژه تمریناتی که عضلات مرکزی بدن را تقویت میکنند، حمایت طبیعی از ستون فقرات را افزایش میدهد. همچنین، حفظ وزن سالم و ترک سیگار از مهمترین اقدامات برای کاهش فشار بر دیسکها و بهبود سلامت کلی ستون فقرات هستند.
اهمیت تشخیص زودهنگام بیماریهای ستون فقرات
بسیاری از بیماریهای ستون فقرات در مراحل اولیه با درمانهای سادهتر و کمتهاجمیتر قابل کنترل هستند. نادیده گرفتن علائم اولیه مانند درد مداوم، بیحسی یا ضعف میتواند منجر به پیشرفت بیماری و پیچیدهتر شدن درمان شود. دکتر القاسی به بیماران توصیه میکنند که در صورت تجربه هر یک از این علائم، به ویژه اگر درد با استراحت بهتر نمیشود، در شب بدتر است یا با علائم عصبی همراه است، سریعا به پزشک متخصص مراجعه کنند. تشخیص زودهنگام از طریق معاینه دقیق و تصویربرداریهای مناسب، شانس موفقیت درمان را به طور قابل توجهی افزایش میدهد و به حفظ سلامت ستون فقرات کمک میکند.
پیشنیازهای تشخیصی قبل از تصمیم به جراحی
تصمیمگیری برای جراحی ستون فقرات هرگز بر اساس یک عامل واحد انجام نمیشود. دکتر القاسی قبل از پیشنهاد جراحی، یک فرآیند تشخیصی کامل را طی میکنند. این فرآیند با یک شرح حال دقیق و معاینه فیزیکی کامل آغاز میشود. سپس، از ابزارهای تصویربرداری پیشرفته مانند امآرآی (MRI) برای مشاهده دقیق بافتهای نرم مانند دیسکها و اعصاب و سیتی اسکن (CT Scan) برای ارزیابی ساختارهای استخوانی استفاده میشود. در برخی موارد، ممکن است از نوار عصب و عضله (EMG/NCV) برای ارزیابی عملکرد اعصاب و عضلات نیز استفاده شود. این اطلاعات جامع به دکتر القاسی کمک میکند تا تشخیص قطعی را تایید کرده و بهترین و دقیقترین برنامه جراحی را برای ستون فقرات بیمار طراحی کنند.
جراحی ستون فقرات با دکتر القاسی: فصل جدیدی از زندگی بدون درد
درد مزمن ستون فقرات میتواند شما را از لذتهای ساده زندگی محروم کند. اما نباید تسلیم این محدودیتها شوید. با تکیه بر دانش، تجربه و دستان توانمند دکتر محسن القاسی، راهی برای بازگشت به یک زندگی فعال و پرنشاط وجود دارد. هر عمل جراحی، قدمی دقیق و حسابشده برای بازگرداندن عملکرد و رهایی شما از درد است. تعهد ما به استفاده از پیشرفتهترین تکنیکها و مراقبت دلسوزانه، تضمین میکند که شما در این مسیر تنها نخواهید بود. برای دریافت مشاوره تخصصی و برداشتن اولین گام بهسوی آیندهای بدون درد، همین امروز با ما تماس بگیرید یا نوبت آنلاین خود را رزرو کنید.
سوالات متداول
آیا جراحی ستون فقرات همیشه با درد زیادی همراه است؟
خیر. با استفاده از تکنیکهای مدرن مدیریت درد و روشهای کمتهاجمی، درد پس از عمل به طور موثری کنترل میشود تا بیمار بتواند دوره نقاهت راحتتری را تجربه کند.
مدت زمان بهبودی کامل بعد از جراحی ستون فقرات چقدر است؟
زمان بهبودی به نوع جراحی و وضعیت فردی بیمار بستگی دارد. بهبودی اولیه چند هفته طول میکشد، اما بازگشت کامل به تمام فعالیتها ممکن است چندین ماه زمان ببرد.
چه زمانی میتوانم بعد از جراحی به کار خود بازگردم؟
این موضوع به نوع شغل شما (پشت میزی یا فیزیکی) و نوع جراحی بستگی دارد. معمولا بازگشت به کارهای سبک پس از ۴ تا ۶ هفته و کارهای سنگین پس از ۳ تا ۶ ماه امکانپذیر است.
آیا خطرات جراحی ستون فقرات زیاد است؟
مانند هر عمل جراحی، خطراتی مانند عفونت یا آسیب عصبی وجود دارد. با این حال، با تکنیکهای پیشرفته و در دستان یک جراح باتجربه، این خطرات به حداقل ممکن میرسد.
آیا ایمپلنتهای فلزی (پیچ و پلاک) برای همیشه در بدن باقی میمانند؟
بله، این ایمپلنتها از مواد سازگار با بدن ساخته شدهاند و معمولا برای همیشه باقی میمانند. تنها در صورتی که مشکلی ایجاد کنند، نیاز به خارج کردن آنها خواهد بود.
آیا بعد از جراحی فیوژن (خشک کردن مهرهها)، انعطافپذیری کمرم را از دست میدهم؟
حرکت در سطح مهرههای جوشخورده محدود میشود، اما مهرههای بالا و پایین این کاهش را جبران میکنند. برای اکثر بیماران، این تغییر در حرکت روزمره محسوس نیست.